Urotherapeut Sven Hornung
berichtet im Interview mit Qufora über seine Tätigkeit und seine Erfahrung mit dem Darmmanagement
1. Was machen Urotherapeut*innen?
Die Einsatzmöglichkeiten von Urotherapeut*innen sind sehr vielseitig, sie arbeiten in Kliniken, Arztpraxen, Reha-Einrichtungen, Ausbildungseinrichtungen, bei Nachsorgeunternehmen u.v.m.
Urotherapeut*innen sind Experten für Blase, Darm (Ernährungsberatung) und für die Beratung zur Kontinenten Sexualität. Anleitungen zum Umgang mit Hilfsmitteln und Beratungen zum richtigen Ess- und Trinkverhalten gehören zu den täglichen Aufgaben, wie auch Schulungen zum intermittierenden Katheterismus, zum Darmmanagement, zur Kondomurinalversorgung, transanalen Irrigation oder bzgl. einer sachgerechten aufsaugenden Versorgung.
Eine fachgerechte Aufklärung, Beratung und Schulung ist der Grundbaustein für Betroffene, um langfristig mit einer Harn- und/oder Stuhlproblematik umgehen zu können. Die individuelle Beratung kann meist im Klinik- oder Praxisalltag nicht geleistet werden. Deshalb sind spezialisierte Urotherapeut*innen so wichtig.

Urotherapeut Sven Hornung
2. Wie und warum sind Sie Urotherapeut geworden?
Ich arbeite seit 21 Jahren in einem Zentrum für Rückenmarkverletzte. Neben der täglichen Pflege von querschnittgelähmten Patient*innen, habe ich mich auf die Blasen- und Stuhlentleerungsproblematik sowie die Versorgung einer Inkontinenz spezialisiert und weitergebildet. In einer festen Sprechstunde habe ich begonnen Patient*innen im Umgang mit Kathetern zu schulen. Mir war bewusst, dass eine so intime Angelegenheit, wie das Erlernen des Einmalkatheterismus, nicht mal ebenso nebenbei in einem 4-Bett-Zimmer stattfinden kann. Meist dauert eine Schulung 1-2 Stunden und oft erfolgen weitere Treffen. Nach der Beratung erfolgt die Auswahl und Erläuterung der Hilfsmittel. Daran schließt die Anleitung, die Durchführung und die Auswertung an. Zusätzlich bekommen auch Fragen zur Pflege, Häuslichkeit und Sexualität ihren Raum.
Die Individualität der Schulung kann ich nicht oft genug hervorheben, denn jeder Patient ist anders. Ich muss auf die unterschiedlichen Einschränkungen der Patient*innen eingehen, improvisiere teilweise und lerne selbst jedes Mal dazu. Im Jahr 2014 habe ich im „Klinikum Links der Weser“ in Bremen meine Ausbildung zum Urotherapeut gemacht. Seitdem berate ich auch Betroffene außerhalb der Klinik.
3. Wie finden Betroffene Sie und andere Urotherapeut*innen?
Über die üblichen Wege (Visitenkarte, Webseite, Anzeigen, Flyer…) können mich Patient*innen erreichen. Meist entsteht der Beratungsbedarf nach einem Arztbesuch. Eine weitere Möglichkeit, Urotherapeut*innen zu finden, ist die Webseite der D-A-CH Vereinigung für Urotherapie (www.urotherapie.de). Dort kann nach Postleitzahlengebieten sortiert die passende Hilfe aufgerufen werden.
4. Wie sieht ein gutes Darmmanagement aus?
Auf diese Frage geben 10 Personen sicherlich 10 unterschiedliche Antworten. Ein gutes Darmmanagement ist meiner Meinung nach erreicht, wenn die Betroffenen damit angemessen leben können. Darmmanagement umfasst die Gesamtheit aller Aktivitäten, die dazu dienen, die Darmentleerung zu steuern. Ziel ist eine regelmäßige, geplante, möglichst umfassende, sowie zeitlich begrenzte Defäkation. Wichtig ist dabei, dass die Betroffenen mit den jeweiligen Bedingungen und Hilfsmitteln gut im täglichen Leben zurechtkommen.
5. Was beinhaltet Darmmanagement und wo fängt es an?
Bereits im Mutterleib scheidet der Fötus aus. Ab seiner Geburt erfährt das Kind den Umgang mit seinen Ausscheidungen. Die folgende Entwicklung wird geprägt durch kulturelle Hintergründe aber auch durch individuelle Entwicklungsphasen des Kindes. Richtige Ernährung, Trinkverhalten und Bewegung müssen ebenso gelernt werden, wie die Wahrnehmung der Ausscheidungen. Bei Störungen des Darmtraktes oder bei Erkrankungen in diesem Bereich, rückt das Thema Darmmanagement noch mehr in den Vordergrund und hier unterstützten Urotherapeut*innen.
Nach möglichst früher Diagnose, muss dementsprechend reagiert werden. Durch meine Tätigkeit in der Klinik, habe ich am häufigsten mit der so genannten neurogenen Darmfunktionsstörung zu tun. Nach dem Auftreten einer Querschnittlähmung, entweder durch Unfall oder Erkrankung, ist für die Betroffenen auf einmal alles anders. So ist es auch mit der Blase und dem Darm. Je nach Höhe der Schädigung des Rückenmarkes gibt es unterschiedliche Veränderungen der Funktionalität des Darmtraktes und der Schließmuskel. Es erfolgen verschiedene Stufen des Darmmanagements. Am Anfang in der Akutphase mit spinalem Schock, muss zunächst für eine ausreichende Darmentleerung gesorgt werden.
Anschließend wird versucht, eine Rhythmisierung der Darmtätigkeiten zu erreichen. In weiteren Schritten müssen Patient*innen die Darmmanagement-Therapie selbst übernehmen und diese für das Leben zu Hause erlernen. Wir reden hier auch nicht über einen Zeitraum von wenigen Tagen. Das ist ein Prozess, begleitet von vielen Beobachtungen, Reaktionen auf Veränderungen und Anpassungen, der über mehrere Monate gehen kann.

6. Wann und wie wird transanale Irrigation (TAI) verwendet?
Wenn eine normale Darmentleerung nicht möglich ist, gibt es hierarchisch gegliederte Schritte zur Unterstützung des Darmmanagements (Therapiepyyramide). Diese können die digitale Stimulation, digitales Ausräumen und rektale Suppositorien oder Klistiere sein.
Die Anwendung findet Anfangs im Bett, wenn möglich dann über der Toilette, wie ein Training statt. Mit der transanalen Irrigation gibt es eine weitere Möglichkeit der Unterstützung. Diese Anwendung findet (in natürlicher Position) über einer Toilette oder einem Toilettenrollstuhl statt.
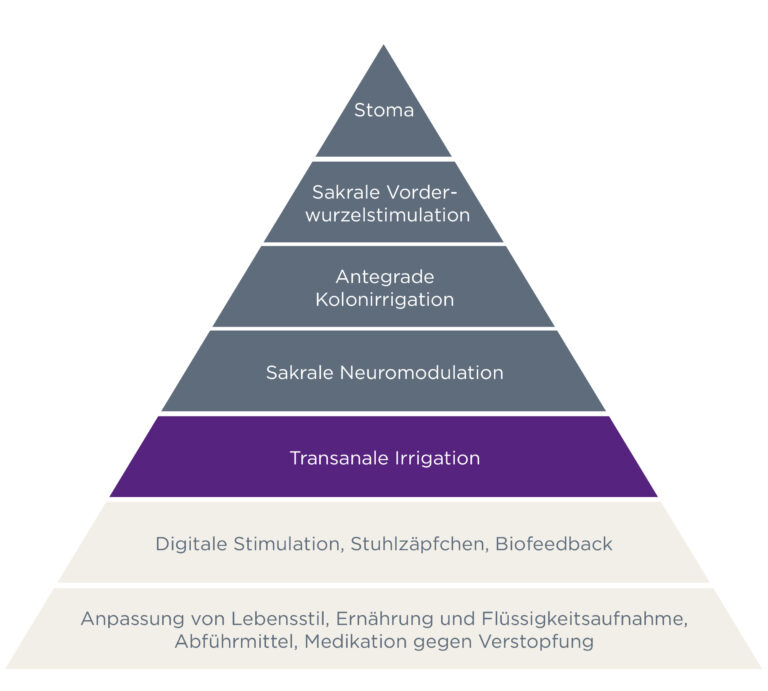
Stufenweises Vorgehen bei gestörter Darmentleerung
Christensen, Peter: Colonic Irrigation for Disordered Defecation: Diss. Faculty of Health Sciences, Aarhus University, 2009, S. 69
7. Welchen Stellenwert hat die transanale Irrigation in Ihrer Therapie?
Als Therapieform hat sich die transanale Irrigation bei neurogenen Darmfunktionsstörungen gut durchgesetzt. Die Einsatzmöglichkeiten der TAI für das Darmmanagment werden leider noch nicht so oft genutzt, wie dies sinnvoll wäre. Ich glaube, das liegt meistens an dem doch relativ großen Aufwand. Die transanale Irrigation sollte vom Betroffenen selbst durchgeführt werden können. Dies bedarf einer sehr intensiven Schulung und Begleitung durch Pflegefachkräfte/ Urotherapeut*innen. Der relativ große Zeitaufwand und der bekannte Personalmangel verhindern häufig diese Therapieform.
8. Anwendung der transanalen Irrigation bei neurogenen Darmentleerungsstörungen
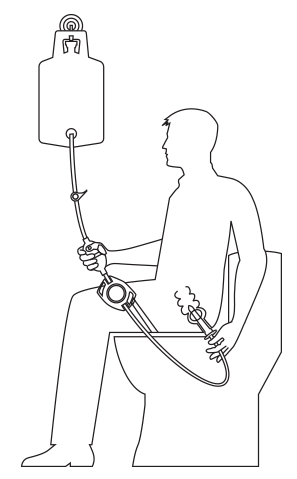
Nach gesicherter Diagnose, unter Berücksichtigung von Kontraindikationen, erfolgt eine ärztliche Anordnung der Therapie. Als Grundlage dient hier die Leitlinie der AWMF „Neurogene Darmfunktionsstörung bei Querschnittlähmung“ und die Checkliste transanale Irrigation. Mit einer Schulung werden die Patient*innen in das Gerät eingewiesen. Es gibt unterschiedliche Systeme auf dem Markt. Das Prinzip ist eigentlich gleich. Ein Rektalkatheter oder -Konuskatheter wird anal eingeführt und gehalten oder geblockt. Durch das Einströmen von körperwarmem Wasser ohne Zusatzstoffe, wird das Rektum gedehnt und die Peristaltik angeregt. Eine Darmentleerung kann nach dem Entfernen des Katheters erfolgen. Die Irrigationen werden im täglichen oder zweitägigen Rhythmus wiederholt und die Wassermenge kann erhöht werden. Die Anlernphase kann bis zu 6 Wochen oder länger dauern. Viele Patient*innen geben leider zu früh auf und brechen die Darmmanagement-Therapie ab.
9. Anwendung der transanalen Irrigation bei anderen Indikationen
Weitere Anwendungsmöglichkeiten gibt es bei Verstopfung (Obstipation) und Stuhlschmieren. Auch nach Stoma-Rückverlegung kommt die transanale Irrigation zum Einsatz.
10. Möglichkeiten der „Irrigation mit geringer Wassermenge“
Mini Irrigationen, also Darmspülungen mit geringer Wassermenge, sehe ich als gute Alternative, vor allem für Betroffene mit leichtem Stuhlschmieren. Nach dem Spülen und anschließendem Entleeren des Enddarmes (Rektums) können Betroffene ein bis zwei Tage „sauber“ sein. Patient*innen, die sich nicht sicher sind, ob eine transanale Irrigation für das Darmmanagement sie in Frage kommt, können auch erst einmal mit einer Mini Irrigation beginnen.
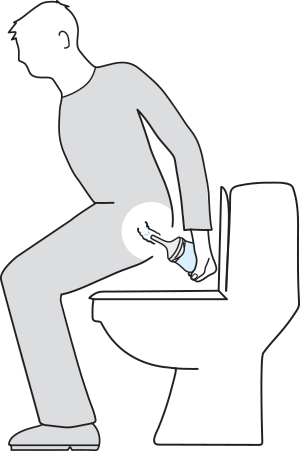
11. Welche Vorteile ergeben sich bei dieser Form der Irrigation für Anwender?
Die Vorteile sind natürlich in erster Linie der geringere Aufwand für Material, Schulung und vielleicht auch die Kosten. Das Qufora MiniGo hat mit seinem diskreten Design auch noch eine gewisse Unauffälligkeit im heimischen Bad. Eine Blockung von Kathetern ist nicht notwendig und es wird nur eine Hand gebraucht.

12. Was wünschen Sie sich für die Zukunft?
Für die Zukunft wünsche ich mir eine noch bessere Akzeptanz von Urotherapeut*innen und eine enge Zusammenarbeit mit uns. Ein interdisziplinäres Zusammenspiel mit Ärzten, Ergotherapeuten, Physiotherapeuten und Kostenträgern. Mit welcher Therapie auch immer wir helfen können den Leidensdruck von Betroffenen zu senken. Es ist unsere Arbeit Wert!
13. Stammtisch für Menschen mit und ohne Handicap
Um den Austausch von Erfahrungen, Fragen und Problemen zu ermöglichen, gibt es seit 7 Jahren einen Stammtisch für Menschen mit und ohne Handicap. Die Treffen finden mehrmals im Jahr statt. Betroffene haben die Möglichkeit, sich offen auszutauschen. Weitere Informationen gibt es auch unter www.urotherapie-halle.de.

Erste Schritte
Bevor die Qufora IrriSedo-Produkte für die Irrigation verwendet werden, sollte man sich mit der Funktionalität der Systeme vertraut machen.

Tipps & Tricks
Hier finden sich Informationen in Hinblick auf eine gute Irrigationsroutine sowie nützliche Hinweise zum Reisen mit den Qufora-Irrigationssystemen und Antworten auf etwaige Fragen.
Streben nach Nachhaltigkeit
Unsere Nachhaltigkeitsstrategie basiert auf den UN-Zielen für eine nachhaltige Entwicklung.

Gebrauchsanweisungen
Hier finden Sie schnellen und einfachen Zugriff auf die digitalen Gebrauchsanweisungen.
